شرح بیماری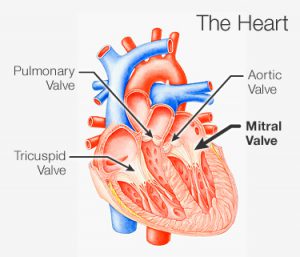
پرولاپس دریچه میترال یک اختلال نسبتاً شایع و اغلب خوشخیم که در آن دریچه میترال (واقع در سمت چپ قلب) دارای ناهنجاری مختصر بوده و میتواند درجاتی از نشت دریچهای (نارسایی میترال) را به همراه داشته باشد. پرولاپس دریچه میترال یک صدای قلبی خاص ایجاد میکند که ممکن است با گوشی پزشکی شنیده شود. این اختلال در خانمهای جوان تا میانسال شایعتر است.
علائم شایع
* اغلب علامتی وجود ندارد و این اختلال در طی یک معاینه معمول کشف میگردد.
* درد سیــنه (تیرکشنده، مبهم یا فشارنده)
* خستگی، کوتاهی نفس
* منگی
* اضطراب
* احساس سبکی سر هنگام برخاستن از حالت نشسته یا خوابیده
* تپش قلب
علل
* علت این اختلال در بسیاری موارد ناشناخته است.
* بعضی شواهد نشاندهنده ارثی بودن این اختلال بودهاند.
* این اختلال ممکن است با بیماریهای مادرزادی قلب همراه باشد.
عوامل تشدید کننده بیماری
وجود کاردیومیوپاتی، تب روماتیسمی یا بیماری عروق کرونر
پیشگیری
ندارد
عوارض احتمالی
* خطر بروز عوارض اندک است.
* نارسایی میترال (پس زدن خون از طریق دریچه میترال )
* به ندرت بروز عوارض زیر:
o نارسایی احتقانی قلب
o سکته مغزی
o آندوکاردیت عفونی (التهاب پوشش داخلی قلب، به ویژه در ناحیه دریچههای قلبی)
اصول کلی
* برای اکثر بیماران درمانی نیاز نیست. ارزیابی بیشتر ممکن است هر ۳-۲ سال یکبار صورت گیرد.
* به ندرت جراحی دریچه قلب برای برخی بیماران خاص ممکن است در نظر گرفته شود.
* مصرف آنتی بیوتیک ها جهت هرگونه اعمال دندانپزشکی یا اقدامات جراحی بالقوه غیراستریل (مربوط به مجاری ادرار یا رودهها) توصیه میگردد.
دارو ها
معمولاً دارویی نیاز نیست. در صورت وجود علایم (مثلاً درد سیــنه) داروهای قبلی یا سایر درمانها ممکن است تجویز شود.
فعالیت در زمان ابتلا به این بیماری
محدودیتی وجود ندارد
رژیم غذایی
* رژیم خاصی نیاز نیست. میزان مصرف مایعات را در حد معمول توصیه شده حفظ کنید.
* در مورد بعضی علایم نظیر تپش قلب، قطع مصرف کافئین و الکل ممکن است سودمند باشد.
درچه شرایطی باید به پزشک مراجعه کنیم؟
اگر شما یا یکی از اعضای خانوادهتان دارای علایم پرولاپس دریچه میترال باشید.
نبايد به مقدار زياد در طول روز از مواد قندي استفاده شود.
کار زیاد ،خودارضایی و سیگار کشیدن از دیگر عوامل میتواند باشد .
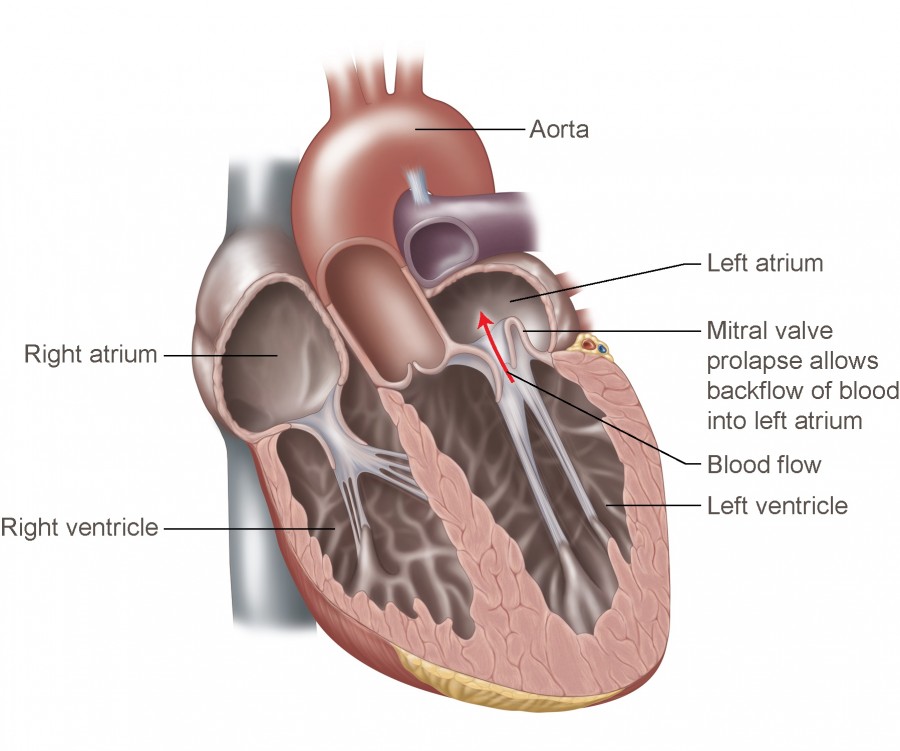
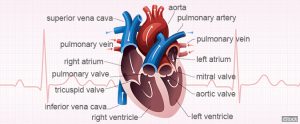
پرولاپس دريچه قلب در واقع همان سندرم افتادگي دريچه ميترال به طرف دهليز چپ طي انقباض قلب است. در اين حالت يك يا هر دو دريچه ممكن است خوب بسته نشوند كه باعث بازگشت (پسزني) خون ميشود. اين پسزني خون ميتواند منجر به مورمور يا سوفل قلبي (صداي غيرطبيعي در قلب كه مربوط به جريان خون غيرطبيعي است) شود. پسزني ميترال معمولا حالت خفيفي دارد.
دريچه ميترال بين دهليز چپ و بطن چپ قرار گرفته است و شامل دو دهانه است. به طور طبيعي دهانهها طي انقباض بطن چپ (سيستول) به وسيله تارهاي نگهدارنده محكم بسته نگه داشته ميشوند. در پرولاپس دريچه ميترال اين دهانهها بزرگ ميشود و به سمت داخل دهليز چپ كشيده ميشوند كه گاهي اوقات طي سيستول ناگهان با صدا بسته ميشوند و ممكن است منجر به برگشت خون به دهليز چپ (پسزني) شود.
علت پرولاپس دریچه میترال(MVP)
علت اصلي اين حالت كاملا مشخص نيست اما به نظر ميرسد با توارث ارتباط داشته باشد. پرولاپس به دو صورت اوليه و ثانويه وجود دارد.
پرولاپس اوليه به واسطه ضخيم شدن يكي از يا هر دو دهانه دريچه مشخص ميشود. اثرات ديگر آن شامل فيبروز سطح دهانه دريچه ، نازك يا طويل شدن تارهاي نگهدارنده و باقيماندههاي فيبرين روي دهانه ميباشد. در نوع ثانويه MVP ، دهانهها ضخيم نميشوند بلكه علت پرولاپس وارد شده صدمه ايسكميك (ايجاد شده توسط كاهش جريان خون در نتيجه بيماري عروق كرونر) به عضلات نگهدارنده دريچه متصل به تارهاي نگهدارنده و يا تغيير عملكرد در ميوكارديوم است.
MVP ثانويه ممكن است ناشي از وارد شدن آسيب به ساختار دريچه طي انفاركتوس ميوكارديال حاد ، بيماري روماتيسم قلبي ، يا كارديوميوپاتي هايپرترونيك (بزرگ شدن بطن چپ قلب) باشد. علائم پرولاپس پرولاپس دريچه ميترال ممكن است نشانه خاصي را در پي نداشته باشد.
شایع ترین علائم بیماری
– تپش قلب كه معمولا مربوط به انقباضات ناقص بطني است ، اما ضربات مافوق بطني (ضربان غيرطبيعي كه در بالاي بطنها شروع ميشود) نيز تشخيص داده شدهاند. در برخي موارد نادر بيماران ممكن است تپشهايي را تجربه كنند بدون آن كه ناهماهنگي ضرباني مشاهده شود. – درد قفسه سينه: اين درد مربوط به Mvp متفاوت از درد قفسه سينه مربوط به بيماري عروق كرونر است و گاهي روي ميدهد.
معمولا درد قفسه سينه مانند آنژين صدري نيست اما ميتواند قابل برگشت و ناتوانكننده باشد. بسته به شدت بازگشت خون به دهليز چپ طي سيستول (پسزني ميترال) ، دهليز چپ و بطن چپ ممكن است بزرگ شوند كه اين امر منجر به علائم نارسايي قلب ميشود. اين علائم شامل ضعف ، خستگي و تنگي نفس است. علائم پرولاپس دريچه ميترال ممكن است شبيه ديگر مشكلات پزشكي باشد و براي تشخيص مشورت با پزشك ضروري است.
نحوه تشخیص سندروم پرولاپس دریچه میترال
بسياري از بيماراني که MVP دارند علايمي را نيز نشان مي دهند که که به نظر مي رسد که به اين بيماري ارتباطي ندارد. همان طور که پيش تر گفته شد، اغلب بيماري به نام سندرم MVP در اين بيماران تشخيص داده مي شود. سندرم پرولاپس دريچه ميترال معمولاً هنگامي تشخيص داده مي شود که بيمار متخصصان زيادي را ملاقات کرده است. بيمار مجموعه اي از علايمي را دارد که اغلب سبب تشخيص نادرست بيماري مي شود. به نظر مي رسد که در اين بيماران يک عدم تعادل در سيستم اتونوميک يا نورواندوکراين وجود دارد. اين بيماري اغلب ديس اتونومي ناميده مي شود (نقص عملکرد سيستم اعصاب اتونوميک).
سيستم اعصاب اتونوميک پيچيده است و عملکردهاي ضروري مانند تنفس، طپش قلب، فشارخون، بينايي و هضم غذا را کنترل مي کند. هنگامي که سيستم اتونوميک در تعادل نباشد علايم متعددي مانند حملات پانيک، اضطراب، خستگي، طپش قلب، ميگرن، افت فشارخون و سندرم روده تحريک پذير ايجاد مي کند. فرض بر اين است که سيستم رنين آنژيوتانسين در پاتوژنز سندرم MVP نقش بالقوه اي دارد.
محققان در حال انجام آزمايشاتي به منظور يافتن رابطه احتمالي ميان پلي مورفيسم A C ژن AT۱ و سندرم MVP هستند. در يک بررسي رابطه اي ميان آن ها يافت شده است.
تشخيص سندرم MVP با آزمايش فيزيکي، گرفتن يک سابقه پزشکي دقيق و در بيشتر موارد با يک الکتروکارديوگرام انجام مي شود. علايم سندرم MVP معمولاً قبل از سن ۱۴ سالگي بروز نمي کند.۵ ۴ توجه به اين نکته مهم است که بيماران بدون MVP اغلب علايم ديس اتونوميک مشابهي دارند. مشخص نيست که آيا اين بيماري تنها با يک ناهنجاري دريچه اي ارتباط دارد يا يک ارتباط ژنتيکي در آن دخيل است.
آزمایشات آزمایشگاهی
- الکتروکاردیوگرام
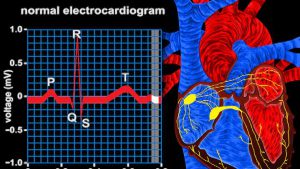
اگرچه در بيماران مبتلا به MVP الکتروکاريوگرام ممکن است اطلاعات نسبتاً ارزشمندي فراهم کند اما بيماران معمولاً ECG طبيعي دارند. اگر ناهنجاري وجود داشته باشد با دپرسيون موج ST Tn يا معکوس شدن موج T در leads هاي تحتاني (II,III,IV) نشان داده مي شود. گه گاه ECG انقباضات نارس فوق بطني يا بطني را نشان خواهد داد. الکتروکارديوگرام ها ممکن است در اثبات آريتمي ها در بيماراني که طپش قلب دارند سودمند باشد.
- آکوکاردیوگرام
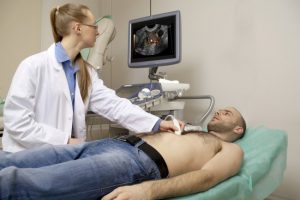 يک اکوکارديوگرافي دوبعدي و داپلر سودمندترين آزمون غير تهاجمي براي تشخيص MVP است. اين روش در شناسايي وضعيت غيرطبيعي و پرولاپس برگچه هاي دريچه ميترال موثر است.۵ هنگامي که يکي از برگچه هاي ميترال يا هر دوي آن ها حداقل ۲ ميلي متر از جابجايي سيستوليک فوقاني به خط اتصال نقاط لولاي حلقوي در long axis view را نشان دهند تشخيص داده مي شود.۲ هنگامي که در اکوکارديوگرافي ضخامت برگچه بيش از ۵ ميلي متر باشد تشخيص MVP قطعي تر است.
يک اکوکارديوگرافي دوبعدي و داپلر سودمندترين آزمون غير تهاجمي براي تشخيص MVP است. اين روش در شناسايي وضعيت غيرطبيعي و پرولاپس برگچه هاي دريچه ميترال موثر است.۵ هنگامي که يکي از برگچه هاي ميترال يا هر دوي آن ها حداقل ۲ ميلي متر از جابجايي سيستوليک فوقاني به خط اتصال نقاط لولاي حلقوي در long axis view را نشان دهند تشخيص داده مي شود.۲ هنگامي که در اکوکارديوگرافي ضخامت برگچه بيش از ۵ ميلي متر باشد تشخيص MVP قطعي تر است.
اکوکارديوگرام ها در شناسايي اندازه دهليز چپ، اندازه بطن چپ و عملکرد آن نيز سودمند است. اکوکارديوگرام در تعيين ميزان زيادي برگچه ميترال در بيماران در خطر بروز عوارض نيز نقش کمکي دارد.۵
اگرچه اکوکارديوگرام يک آزمايش تاييدي براي تشخيص MVP است، ممکن است هميشه غيرطبيعي نباشد. توصيه مي شود که تمام بيماران مبتلا به MVP يک اکوکارديوگرام اوليه به منظور ارزيابي اندازه دهليز و بطن چپ، عملکرد بطن و حرکت و ضخامت برگچه ميترال داشته باشند.۱ در بيماران مبتلا به MVP بدون علامت اکوکارديوگرام هاي متوالي معمولاً ضروري نيست مگر در بيماراني که نشانه هاي باليني بدترشدن بيماري شان را نشان مي دهند.
۵ براي بيماراني که در آزمايشات متعددي که با گوشي پزشکي انجام مي شود کليک يا سوفل سيستوليک ندارند بدون توجه به اين که بيمار علامت دار است، کاربرد اکوکارديوگرافي به عنوان يک ابزار غربال گري براي MVP توصيه نمي شود.)
الکتروکاردیوگرام
تستي است كه فعاليت الكتريكي قلب را ثبت ميكند ، ضربانهاي بينظم را نشان ميدهد و صدمه عضلاني قلب را تشخيص ميدهد. – اكو كارديوگرام: يا اكو ، يك روش غيرتهاجمي است كه در آن از امواج صوتي براي مطالعه حركت حفرههاي قلب و دريچهها استفاده ميشود. امواج صوتي كه تصويري را روي صفحه مونيتور به صورت يك مبدل اولتراسوند ايجاد ميكنند از قلب عبور داده ميشود.
اكو كارديوگرافي مفيدترين روش تشخيص Mvp است. در برخي موارد وقتي نشانهها شديدتر هستند ، روشهاي ديگري براي تشخيص مورد استفاده قرار ميگيرند.اين روشها شامل موارد زير ميباشد:
تست استرس یا همان تست ورزش
روشي است كه در حالي كه بيمار روي يك سطح متحرك راه ميرود انجام ميشود تا قلب را طي ورزش نشان دهد. تنفس و ميزان فشار خون نيز نشان داده ميشود. – كاتاتريزاسيون قلبي: با اين روش، تصاوير اشعه ايكس پس از تزريق ماده شفاف كننده به يك سرخرگ، گرفته ميشود تا محل باريك شدن، انسداد و ديگر ناهنجاريهاي خاص عروق را نشان دهد.
به علاوه عملكرد قلب و دريچهها نيز قابل ارزيابي است.
نحوه درمان
روش درماني پرولاپس دريچه ميترال به وسيله متخصص قلب مشخص ميشود و بستگي به موارد زير دارد: – سلامت كلي فرد و سابقه پزشكي او – تحمل فرد براي داروهاي خاص ، روشها يا درمانها – شدت بيماري – نشانهها و علائم – نظر و انتخاب بيمار به دليل آن كه Mvp ندرتا به يك مشكل جدي تبديل ميشود معمولا درمان خاصي نياز ندارد اما كنترل مرتب زيرنظر پزشك توصيه ميشود.
به دليل آن كه Mvp شايعترين علت اندوكارديت باكتريايي دريچه ميترال (عفونت لايه قلب) است ، ممكن است مصرف آنتي بيوتيك پيش از انجام اعمال دندانپزشكي ، دستگاه ادراري ، رودهاي يا جراحي عمومي به ويژه زماني كه پسزني ميترال وجود دارد ، توصيه شود. افرادي كه مبتلا به ناهنجاريهاي ضربان قلب هستند ممكن است نياز به درمان با مسدودكنندههاي بتا يا ديگر داروها براي كنترل تاكي كاردي (ضربانهاي سريع قلب) داشته باشند.
در اكثر موارد محدود كردن محركها همچون كافئين و سيگار تنها چيزي است كه براي كنترل علائم مورد نياز است. اگر فيبريلاسيون دهليزي يا بزرگي دهليز چپ وجود داشته باشد ، درمان با يك داروي ضدانعقادي (شامل آسپرين يا دارفارين) ممكن است توصيه شود. براي كساني كه علائم سرگيجه يا بيهوشي دارند حفظ هيدراسيون كافي (حجم مايع در عروق خوني) با نمك زياد و دريافت مايع حائز اهميت است.
بیشتر بدانیم: