بیماری های قلبی
زنان باردار دچار تنگی دریچه قلب
زنان بارداري كه دچار تنگي دريچه قلب هستند به دليل كاهش ميزان برون ده قلب (ميزان خوني كه قلب در هر دقيقه پمپ ميكند) بيش از سايرين در معرض خطر ابتلا به سنكوپ، تنگي نفس و مرگ ناگهاني خود و جنين قرار ميگيرند.
دكتر «مصطفي داستاني»، عضو هيئت علمي دانشگاه علوم پزشكي مشهد و فوق تخصص قلب و عروق ضمن بيان مطلب فوق در گفت وگو با خبرنگار خبرگزاري دانشجويان ايران (ايسنا) واحد علوم پزشكي ايران، افزود:
همچنين، زنان مبتلا به بيماري عضله قلب و نارسايي آن به دليل اينكه در دوران بارداري به پمپاژ خون بيشتري نيازمندند هر گونه اختلال در پمپاژ خون آنها، عوارضي همچون تنگي نفس، تجمع سرم در بافت بينابيني قلب و تظاهر آن بصورت تورم را افزايش ميدهد و در نهايت موجب ضعف، بيحالي و خستگي ميشود.
وي گفت: بارداري در زناني كه به بيماريهاي مادرزادي قلبي دچار بوده و جهت جريان خون آنها تغيير كرده باشد، مضر است و گاهي ميتواند باعث مرگ آنها شود.
وي تصريح كرد: با توجه به اينكه بيشتر بيماريهاي قلبي در طي دوران بارداري ناشناختهاند و خطرات جانبي زيادي را براي مادر و جنين به همراه خواهند داشت، بنابراين بهتر است آنها قبل از باردار شدن به پزشك معالج مراجعه كرده و طي انجام آزمايشاتي مشكلات قلبي خود را با دارو و اعمال جراحي برطرف سازند.
دكتر داستاني نقش تغذيه در سلامت قلب را طي دوران بارداري ضروري ذكر كرد و افزود: مواد غذايي حاوي ريز مغذيها و سرشار از يون براي كاركرد طبيعي قلب خصوصا در دوران بارداري ضروري است؛ به طوري كه در صورت كمبود اين مواد، اختلالاتي نظير تپش قلب، بيحالي، ضعف، سرگيجه و خستگي ظاهر ميشود.
چاقی و بیماری های قلبی عروقی
محققان دانشگاه تگزاس دريافته اند که سلولهاي چربي انسان پروتئيني را توليد مي کند که با التهاب و افزايش احتمال بيماري قلبي و سکته مغزي ارتباط دارد. اين يافته نشان مي دهد چرا افرادي که دچار اضافه وزن هستند ، معمولا سطوح بيشتري از پروتئين واکنشگر – سي ( CRP ) را دارند. اين پروتئين از لحاظ تشخيصي براي پيش بيني وقوع بيماري هاي قلبي عروقي بکار مي رود.
به گزارش مديکال نيوز محققان مي گويند آسپرين و داروهاي استاتين که اکنون براي درمان بيماري هاي قلبي مورد استفاده قرار مي گيرند، بطور موثر توليد سي – آر – پي را از سلولهاي چربي کاهش مي دهند. اين اولين مطالعه اي است که نشان مي دهد چگونه بدن در پاسخ التهابي که منجر به بيماري قلبي عروقي مي شود شرکت مي کند.
بافت آديپوز (چربي بدن) بعنوان يک اندام مجزا که مي تواند ملکولهاي فعال بيولوژيک مختلف (مانند سايتوکاين ها که با التهاب ارتباط دارند، و هورمون رزيستين که با مقاومت انسوليني و ايجاد بيماري تيپ دو مرتبط است) را توليد کند، در نظر گرفته شده است. سطح سي – آر – پي در افراد چاق و داراي بافت چربي بيشتر است حتي اگر اين افراد سالم باشند. بيماراني که دچار سندرم متابوليک هستند سطوح بيشتري سي – آر – پي دارند همانطور که احتمال بيماري هاي قلبي عروقي در آنان بيشتر است.
اين مسئله که سلولهاي چربي خود ، سيگنال هاي التهابي توليد مي کنند که سلولها را به توليد سي – آر – پي تحريک مي نمايد، و سي – آر – پي اثرات بيولوژيک بر ديواره عروق مي گذارد، افزايش احتمال بيماري قلبي عروقي را توجيه مي کند.
سکته قلبی
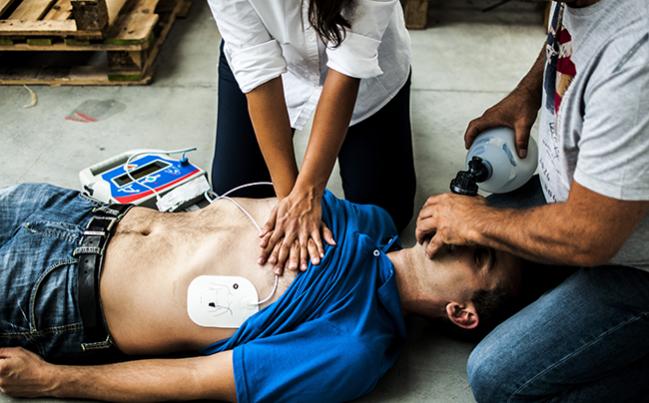
سكته قلبي يا انفاركتوس ميوكارد (MI ) همچنين تحت عنوان حمله قلبي نيز ناميده ميشود. حمله قلبي زماني اتفاق مي افتد كه يك شريان شاخص و مهم بطور كامل مسدود شود و يك اورژانس پزشكي محسوب ميگردد. اگر شما يا هر شخص ديگر داراي نشانه هاي زير باشيد، مراقبتهاي فوري پزشكي مورد پيگيري قرار مي گيرد.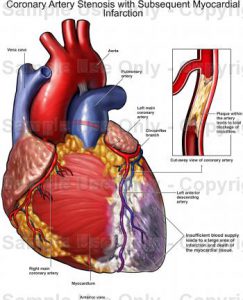
علايم و نشانه ها :
- درد، سنگيني، فشار، سوزش در سينه، پشت، بازوي چپ، فك، گردن
- دشواري تنفس
- گيجي، ضعف و بيحالي
- تهوع، استفراغ
- ضربان قلب نامنظم
علت انفاركتوس ميوكارد چيست؟
آترواسكلروزيس، فرايند انسدادي پلاك در داخل يك شريان تا بسته شدن آن، شايعترين عامل حمله قلبي است. حمله قلبي همچنين مي تواند ناشي از اسپاسم عضله قلب و يا مشكلات ارثي قلب باشد. شرح ذيل با افزايش خطر حمله قلبي همراه است.
-
- كشيدن سيگار
- رژيم پر چربي، وزن بدن بالا
- تاريخچه خانوادگي سكته قلبي اخي ديابت
- داروهاي ضد بارداري خوراكي
- فشار خون بالا
- مردان مسن يا زناني كه وارد دوران يائسگي شدند
- سوء مصرف كوكائين يا آمفتامين
اقدامات مورد انتظار از مسؤلين درمانگر :
اگر شما فكر مي كنيد كه دچار حمله قلبي شده ايد فورا با مراقبين پزشكي تماس حاصل كنيد( تلفن مركز اورژانس ۱۱۵) اقدام به درمان در طي مدت ۹۰ دقيقه ميتواند جان فرد را نجات دهد. در اتاق فوريتها، براي تشخيص حمله قلبي به شرح ذيل سه اقدام صورت ميگيرد :
- تهيه نوار قلب از بيمار (EKG )
- درمانگر بجهت مراقبت درماني، در مورد نشانه هاي حمله قلبي از بيمار سؤالاتي ميكند و اقدام به معاينات فيزيكي مي نمايد.
- انجام آزمايش خون براي ارزيابي سطح آنزيمهاي قلبي
انتخاب نوع درمان :
خون بايد فورا به پشت منطقه تحت تاثير قرار گرفته قلب رسانده شود. براي انجام اين كار سه روش وجود دارد كه شامل دارو درماني، آنژيوپلاستي ( استفاده از يك يا چندين راه براي زدودن انسداد در عروق خوني، بطور مثال باد كردن يك بالون در داخل رگ يا باز نگه داشتن آن با وسيله اي كه استنت Stent ناميده ميشود) و جراحي مي باشد.
درمانهاي پيشنهادي تناوبي و تكميل كننده :
درمانهاي تناوبي بيشتر براي كاهش خطرات اوليه سكته قلبي، به حداقل رساندن تخريب ناشي از حمله قلبي و كاهش خطرات بعدي اختصاص داده مي شود. بهتر است كه بيمار توسط يك پزشك متبحر به يك حالت مشخص و پايدار دست پيدا كند.
تغذيه :
- L-carnitine ( ۹گرم روزانه داخل وريدي بمدت ۵ روز، سپس ۶گرم روزانه بصورت خوراكي بمدت ۱۲ ماه) در طي ۲۴ ساعت از شروع درد سينه ، اتساع بطن چپ را كاهش ميدهد.
- كوآنزيم Q10 ( ۱۲۰ ميلي گرم در روزانه) تجويز ۲۸ روزه آن بدنبال حمله قلبي منجر به كاهش درجاتي از تخريب قلبي و بهبود عملكرد قلب ميگردد.
- رژيم غذايي با آنتي اكسيدانهاي فراوان ( ويتامين C ، ويتامين E و بتا ـ كاروتن ) و فيبرهاي محلول و كاهش چربي، بسيار مفيد است.
- Bromelain ( ۴۰۰ تا ۸۰۰ ميلي گرم در روز) به حل شدن پلاكها كمك مي نمايد.
گياهان :
گياهان نبايد بلافاصله جايگزين توجهات پزشكي گردند. گياهان ميتوانند بطور عمومي براي تقويت قلب و بصورت كاربرد اختصاصي به منظور درمان حالتهاي وابسته به سكته قلبي، همچنين از قبيل آترواسكلروزيس، نارسايي احتقاني قلب، سطح كلسترول بالا، فشار خون بالا و سطح بالاي چربي در خون مورد استفاده قرار گيرند.
هوميوپاتي :
همويوپاتي نبايد هرگز جايگزين اقدامات فوري پزشكي گردد.
پزشكي فيزيكي :
پزشكي فيزيكي به منظور نوتواني سودمند مي باشد.
طب سوزني :
طب سوزني براي برطرف كردن درد و نوتواني سودمند است.
ماساژ :
ماساژ براي نوتواني و جلوگيري از سكته قلبي مفيد است.
شما قادر هستيد كه خطر حملات قلبي را با اجتناب از عوامل خطير شناخته شده كاهش دهيد. ورزشهاي هوازي ( مانند پياده روي، دوچرخه سواري و شنا ) را براي كمتر از ۲۰ دقيقه ، سه بار در هفته انجام دهيد. اگر شما در كذشته سابقه ورزش فراوان نداشته ايد، پياده روي بعنوان شروع، بهترين روش محسوب ميشود. كاهش استرس و هيجان ميتواند به تخفيف خطر سكته قلبي كمك نمايد.
تكنيكهاي كاهش استرس (تنفس عميق و مديتيشن Meditation ) را بياموزيد. ورزشهاي آرام مانند يوگا و تاي چي ميتواند به كاهش سطح استرس در شما كمك كند. رژيم كم چربي را رعايت كنيد و در يك وزن مناسب باقي بمانيد. اگر شما ديابت يا فشار خون بالا داريد از دستورالعملهاي فرد معالجه كننده متابعت كنيد تا همواره در زير سطح كنترل قرارگيريد.
حمله قلبی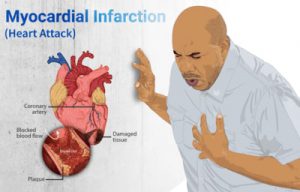
شرح بیماری
حمله قلبی عبارت است از مرگ سلولهای عضلانی قلب در اثر کاهش یا توقف جریان خون سرخرگهای قلب. غالباً در افراد بالای ۴۰ سال رخ میدهد. این بیماری در مردان شایعتر است، اما میزان بروز آن در خانمها نیز رو به افزایش گذاشته است.
علایم شایع
علایم شایع
- درد قفسه سینه یا احساس «سنگینی، فشردگی یا لهشدگی» در قفسه سینه
- دردی که از میان قفسه سینه به جناغ و گاهی به آرواره، گردن، بازوها، بین دو کتف یا بالای شکم نیز تیر میکشد.
- احساس نزدیکی مرگ
- تنگی نفس
- تهوع و استفراغ
- تعریق
- منگی
- ضعف
- احساس خفگی
علل
بسته شدن نسبی یا کامل سرخرگهای قلب توسط لخته خون، گرفتگی یا انقباض عروقی ؛ یا اختلال شدید در ضرباهنگ قلب
عوامل افزایش دهنده خطر
- سیگار کشیدن
- چاقی
- استرس
- بالا بودن سطح کلسترول بد خون، یا پایین بودن سطح کلسترول خوب خون
- بالا بودن فشارخون / دیابت
- رژیم غذایی پر از چربیهای اشباع شده
- سابقه خانوادگی بیماریهای عروق قلب
- اکثراً انجام کارهای نشستنی و نداشتن فعالیت در زمان ابتلا به این بیماری بدنی کافی
- ورزش در گرمای زیاد یا سرما و باد
پیشگیری
حتیالمقدور اجتناب از یا کنترل عوامل خطر
عواقب مورد انتظار
با درمان اورژانس و بستری کردن بیمار در بخش مراقبتهای ویژه قلبی (سیسییو)، اکثر بیمارانی که دچار اولین حمله قلبی خود شدهاند بهبود مییابند. تأخیر در درمان غالباً مرگبار خواهد بود. پس از رفع خطر باید ۸-۴ هفته فرصت داد تا بهبودی حاصل شود. تکرار حمله قلبی امری شایع است.
عوارض احتمالی
- نامنظم بودن ضرباهنگ قلب شوک؛ التهاب پردههای دور قلب
- نارسایی احتقانی قلب
- جمع شدن مایع در فضای دور ریهها
- لخته شدن خون در سیاهرگهای عمقی
- آمبولی ریوی
- پاره شدن دیواره بین بطنی یا دیواره خارجی قلب
- آنوریسم (بیرونزدگی) دیواره بطن
- خطر حمله قلبی در آینده
اصول کلی
اگر هرگونه علامتی از حمله قلبی را دارید، فوراً کمک پزشکی بخواهید. توجه داشته باشید که داروهای حلکننده لخته تنها در ساعات اولیه حمله مؤثر خواهند بود.
اگر فردی که دچار حمله قلبی شده است بیهوش است و نفس نمیکشد: ـ با فریاد کمک بخواهید و وی را ترک نکنید. ـ از یک نفر بخواهید اورژانس را خبر کند. ـ فوراً تنفس دهان به دهان را شروع کنید. ـ اگر ضربان قلب وجود ندارد، ماساژ قلبی بدهید. ـ تا زمانی که کمک نرسیده باشد عملیات احیا را ادامه دهید. به هنگام بستری شدن در بیمارستان:
بررسیهای تشخیصی ممکن است شامل نوار قلب، اسکن رادیواکتیو با تکنسیم ۹۹، آنژیوگرافی (عکسبرداری از رگها با اشعه ایکس به کمک تزریق ماده حاجب درون آنها)، و اندازهگیری آنزیمهایی که از عضله قلب آسیب دیده به درون خون آزاد میشود.
اکسیژن و داروهای مختلف
امکان دارد برای به کار انداختن قلب نیاز به تحریک الکتریکی وجود داشته باشد.
شاید جراحی (کار گذاشتن دستگاه ضربانساز، آنژیوپلاستی با بادکنک کوچک، یا جراحی بایپاس سرخرگهای قلب)
داروها
داروهایی که به سرعت لختههای خون را حل میکنند (باید در عرض ۳-۱ ساعت از زمان بروز حمله داده شوند).
داروهای ضد درد
داروهای ضد بینظمی قلب و داروهای ضد آنژین صدری، مثل مسدودکنندههای بتا آدرنرژیک یا مسدودکنندههای کانال کلسیمی، برای پایدار کردن نامنظمی ضربان قلب
داروهای ضد انعقاد برای جلوگیری از تشکیل لخته خون
نیتروگلیسیرین برای گشاد کردن سرخرگها و افزایش خونرسانی قلب
داروی دیژیتال برای تقویت انقباضات عضله قلب و پایدار کردن ضربان قلب
فعالیت در زمان ابتلا به این بیماری
به هنگام بهبودی، کارهای روزمره خود را تدریجاً از سر گیرد. قبل از آغاز مجدد فعالیت در زمان ابتلا به این بیماری جنسی یا رانندگی با پزشک خود مشورت نمایید.
در صورت در دسترس بودن، در یک برنامه بازتوانی قلبی شرکت کنید.
رژیم غذایی
رژیم غذایی کمچرب (چربی باید کمتر از ۲۰% کل کالری دریافتی را تأمین کند) و پر فیبر
وزن خود را در حد مطلوب نگاه دارید. اگر اضافه وزن دارید، یک رژیم لاغری مناسب و تأیید شده توسط پزشک بگیرید.
درچه شرایطی باید به پزشک مراجعه نمود؟
اگر شما یا یکی از اعضای خانوادهتان علایم حمله قلبی را دارید. این یک مورد اورژانس و تهدیدکننده زندگی است!
اگر به هنگام بهبودی یکی از موارد زیر رخ دهد: ـ دردی که با داروهای تجویز شده خوب نشود. ـ تنگی نفس یا سرفه به هنگام استراحت ـ تهوع، استفراغ، اسهال، تب ـ خونریزی از لثهها یا سایر جاها ـ تپش قلب یا جا افتادن یک ضربان قلب
بیماری کاواساکی
عمومی ترین شکل واسکولیت در کودکان است. بیماری باعث تحریک و التهاب بسیاری از بافتهای بدن همچون؛ دستها، پاها، سفیدی چشمها، دهان، لبها، و گلو می شود، تب بالا و تورم غدد لنفاوی گردن نیز از مشخصه های این بیماری هستند. التهاب گرچه ناخوشایند است اما در طول زمان بر طرف می شود بنابراین خطر اصلی بیماری کاواساکی تاثیری است که بر روی قلب و عروق خونی می گذارد. مشکلات قلبی این بیماری می تواند کوتاه مدت یا طولانی مدت باشد. بیماری کاواساکی بر روی قلب( بویژه شریانهای کرونر) ۱۵ تا ۲۵ درصد کودکان مبتلا تاثیر می گذارد. 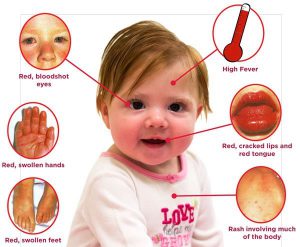
شیوع بیماری
بیماری کاواساکی در ایالات متحده شایع می باشد. بر اساس انجمن قلب آمریکا بیماری کاواساکی برزگترین علت بیماری قلب در بچه ها است. سالانه ۴۰۰۰ مورد جدید بیماری در کودکان آمریکا تشخیص داده می شود. بیماری کاواساکی بهمراه تب روماتیسمی علت اصلی بیماری اکتسابی قلب در ایالات متحده و ژاپن است.
شیوع بیماری کاواساکی در ژاپن بیشتر از بقیه کشورهاست. گرچه بیماری کاواساکی می تواند در هر نوع نژاد و گروه مذهبی اتفاق بیفتد اما شیوع آن در بچه های آسیایی تبار آمریکا بیشتر است.
پیشرفت بیماری کاواساکی بیشتر در کودکان زیر ۵ سال است و میانکین شیوع بیماری در بچه های ۲ ساله بوده است و شیوع آن در پسر بچه ها دو برابر دختر ها است.
علت:
علت بیماری روشن نیست ولی دانشمندان عقیده دارند که ویروس علت بیماری است. جنبه ارثی و واگیر داری بیماری هنوز مشخص نشده است. سابقاً عقیده بر این بود که علت بیماری شستشوی قالی و زیلو تازه بافت می باشد اما هیچ مطالعه ای این علت را ثابت نکرد. پیشرفت بیماری در دو کودک یک خانواده بسیار نادر است و بر اساس نتایج، در کمتر از ۲ درصد افراد با بیماری کاواساکی بیماری بیشتر از یک دفعه پیشرفت می کند.
اهمیت بیماری
بیماری کاواساکی بدلیل ایجاد تب، سوزش و التهاب در بیشتر بافتهای بدن می تواند یک بیماری بسیار ناخوشایند باشد اما این علایم معمولاً در طی چند هفته برطرف می شوند بنابراین مهمترین اهمیت بیماری، درگیری قلبی و عروقی آن است.
بیماری کاواساکی با تضعیف دیواره یک یا چند شریان کرونر می تواند باعث تورم و آنوریسم آنها شود. لخته های خون می تواند در محل آنوریسم ها ایجاد شود و جریان خون را مسدود و سکته قلبی را موجب شود، گاهی اوقات آنوریسم پاره می شود.
بیماری کاواساکی همچنین می تواند باعث التهاب میوکارد و پریکارد آریتمی قلبی و مشکلات دریچه ای شود. در بیشتر موارد، تاثیر بیماری بر قلب موقتی است و در طول ۶-۵ هفته برطرف می شود اما مشکلات شریان کرونر گاهی اوقات ممکن است تا مدتهای مدید باقی بماند.
علائم بیماری
- تب متوسط به بالا( ۱۰۱ تا ۱۰۴ درجه فارینهایت) که بعد از سه هفته پایین می آید
- کج خلقی و تحریک پذیری
- تورم غدد لنفاوی گردن
- لکه های روشن قرمزرنگ بر روی کمر، سینه، شکم و کشاله ران
- چشمان قرمز و برافروخته
- حساسیت به نور
- تورم زبان
- لبهای قرمز، خشک و ترک خورده
- سطح داخلی دهان قرمز تیره است
- تورم و قرمزی کف دست و پا
- پوست اندازی دور ناخن ها، دسته و پاها
- تورم و درد مفاصل
تشخیص
- تستهای تشخیصی شامل؛
- electrocardiogram (ECG or EKG): وجود آریتمی و آسیب عضله قلبی
- echocardiogram (echo)
- x-ray
- complete blood count (CBC): بررسی WBC و پلاکتها
- erythrocyte sedimentation rate (ESR or sed rate): افزایش می یابد.
- Urinalysis
درمان
هدف درمانی مبتنی بر ایجاد آسایش برای کودک، کاهش تب و افزایش آب بدن است.
- استامینوفن و ایبوبروفن غالباً جهت کاهش تب استفاده می شود.
- مصرف آسپرین جهت کاهش التهاب و رقیق کردن خون با توصیه متخصص اطفال
- تزریق وریدی گاما گلوبولین در بعضی از بچه ها
پیشگیری:
تا حال حاضر راهی جهت پیشگیری از بیماری شناخته نشده است.
دورنمای طولانی مدت بیماری
حدود ۸۰ درصد بچه ها بطور کامل بهبود می یابند، لازم است کودک توسط متخصص اطفال برای مدت طولانی جهت بررسی مسائل قلبی ژیگیری شود اگرچه حال عمومی خوبی داشته باشد.
نارسایی قلبی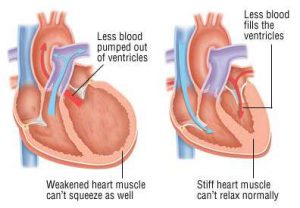
نارسایی قلب چیست ؟
برخلاف آنچه به نظر می رسد اصطلاح ” نارسایی قلب ” به معنی این است که قلب شما نمی تواند به خوبی آنچه باید خون را پمپ کند. نارسایی قلب بدین معنا نیست که قلب شما از کار ایستاده یا شما دچار حمله قلبی شده اید به نارسائی قلب، نارسائی احتقانی قلب نیز می گویند.
“احنقانی ” یعنی اینکه خون در بدن شما تجمع می یابد، زیرا که قلب قادر به پمپ کردن آن
نمی باشد.
· چه چیزی باعث نارسایی قلب می شود؟
نارسایی قلب علل متفاوتی دارد. گاهی اوقات علت اصلی یافت نمی شود. شایعترین علل نارسایی قلب در زیر لیست می شود:
– بیماری شریان کروناری ( تنگی عروق خون دهنده به قلب ) – اغلب افرادی که نارسایی قلب دارند قبلاً دچار حمله قلبی شده اند.
– مشکلات عضله قلب ( کاردیومایوپاتی )
– فشار خون بالا ( هیپرتانسیون )
– مشکلات هرکدام از دریچه های قلبی
– ضربان غیرطبیعی قلب ( آریتمی )
– مواد سمی ( مثل مصرف الکل )
– بیماری مادرزادی قلبی ( مشکل قلبی که از بدو تولد وجود داشته است )
– دیابت
– مشکلات تیروئید
· علائم نارسایی قلب چیست ؟
بعضی افرادی که نارسایی قلبی دارند مشکلات و علائم کمی دارند. در زیر فهرستی از مشکلاتی که ممکن است فردی با نارسایی قلبی داشته باشد آورده شده است:
– تنگی نفس ( شاید هنگام راه رفتن یا از پله بالا رفتن )
– تنگی نفس در هنگامی که در بستر خوابیده اید.
– بیدار شدن در شب بدلیل تنگی نفس ناگهانی
– تورم پاها ( معمولاً پاها و قوزک ها )
– افزایش وزن سریع
– سرفه مزمن
اگر هر کدام را دارید بویژه اگر در گذشته مشکل قلبی داشته اید به پزشک خود از اطلاع دهید.
· چه آزمایشاتی مورد نیاز است ؟
پزشکتان احتمالاً بر اساس تاریخچه پزشکی شما، علائم و معاینه فیزیکی، به نارسائی قلبی مشکوک می شود. او همچنین ممکن است آزمایشات زیر را درخواست کند:
– آزمایشات خونی
– آزمایشات ادرار
– عکس قفسه سینه
– نوار قلب
– اکوکاردیوگرافی یا عکس برداری قلب بوسیله مواد رادیواکتیو
دو آزمایش آخر اغلب مورد استفاده قرار می گیرند تا به تشخیص مطمئن شویم. ( این دو آزمایش) برای قطعی شدن تشخیص مورد استفاده قرار می گیرند) اکوکاردیوگرافی تستی است که هیچ دردی ندارد. یک پروب در سطح قفسه سینه حرکت داده می شود و امواج صوتی می فرستد تا پزشک شما بتواند از قلب تصویری بگیرد. تصاویر به پزشکتان نشان می دهند که تا چه حد قلبتان خوب پمپاژ می کند.
عکس برداری بوسیله مواد رادیو اکتیو شامل تزریق دوز بسیار کمی از ماده رادیواکتیو به خون است. این ماده به سمت قلبتان حرکت می کند و تصاویری تولید می کند که به پزشکتان نشان
می دهد که چه حد قلبتان خوب پمپاژ می کند. ماده رادیواکتیو بی ضرر است و پس از پایان تست بطور کامل از بدنتان خارج می شود.
· چه درمانهایی مورد نیاز است ؟
داروهای متفاوت بسیاری در درمان نارسائی قلب بکار می روند. شما بر اساس نوع علائمتان ممکن است یک یا چند دارو لازم داشته باشید. پزشکتان در مورد این داروها با شما صحبت خواهد نمود. ممکن است مدتی طول بکشد تا داروی مناسب حال شما و مقدار آن یافت شود.
چندین نوع دارو که معمولاً در درمان نارسایی قلب مورد استفاده قرار می گیرند عبارتند از :
– مهار کننده های ACE : این نمونه داروها به باز و گشاد شدن رگهای بدن شما کمک کرده و فشار خون شما را پائین می آورند و جریان خون را بهتر می کنند.
– ادرار آورها : مدرها معمولاً قرص آب نیز نامیده می شوند زیرا که ادرار شما را بیشتر کرده و از تجمع آب در بدنتان جلوگیری می کنند. این داروها همچنینن از تجمع آب در ریه ها جلوگیری کرده و کمک می کنند تا راحت تر نفس بکشید.
– مسدود کننده های بتا : این داروها جریان خون را بهتر کرده و جلوی بعضی مشکلات ریتم قلب را می گیرند.
– دیگوکسن : این دارو که دیجیتالیس هم نامیده می شود کمک می کند تا قلب بهتر پمپ کند. دیگوکسین ممکن است با سایر داروها مصرف شود.
اگر مشکلات دیگری هم دارید یا دچار عوارض این داروها شده اید لازم است تا داروهای دیگری مصرف کنید.
وقتی داروهای نارسایی قلبی مصرف می کنید باید آزمایشات خونی برای بررسی پتاسیم خون و عملکرد کلیه انجام دهید، بسته به اینکه چه نوع دارو و با چه دوزی مصرف می کنید و بدون اینکه دچار مشکلی شوید. به هر حال اگر در مورد داروهایی که مصرف می کنید سؤالی دارید یا دچار عوارض آنها شده اید باید با پزشکتان صحبت کنید. خیلی مهم است که داروها را همانگونه که پزشکتان گفته است مصرف کنید.
· چه موقع لازم است که به پزشک تلفن کنیم ؟
هرگاه تنگی نفس داشتید یا در پاها و قوزکها دچار تورم شدید باید با پزشکتان تماس بگیرید. همچنین اگر در طول یک تا دو روز ۵-۳ پوند ( هر پوند معادل ۴۵۰ گرم است ) وزن اضاف کردید باید با او تماس بگیرید.
برای اینکه وزن خود را مرتب چک کنید لازم است تا هر روز صبح قبل از ادرار کردن و پس از اینکه چیزی خوردید خود را وزن کنید.
شما باید هر گاه سؤالی در مورد وضعیت خود یا داروهایتان دارید با پزشکتان تماس بگیرید.
آرتریواسکروزیس / آرترواسکلروزیس (تصلب شرائین)
سرخرگها، عروق خونی هستند که اکسیژن و مواد غذایی را از قلب شما به بقیه بدنتان
می رسانند. سرخرگهای سالم قابل انعطاف و قوی بوده و حالت الاستیکی دارند . سطح داخلی آنها صاف است طوریکه خون بدون هیچ محدودیتی در آن جریان دارد. ولی به مرور زمان، فشار زیاد در شریانها شما می تواند دیواره آنها را سخت و ضخیم کند و گاهی مانع جریان یافتن خون به ارگانها و بافتهای بدنتان شود. به این پروسه آرتریواسکلروزیس یا سخت شدن سرخرگها ( تصلب شرائین ) گفته می شود.
آترواسکلروزیس شایعترین شکل آرتریواسکلروزیس می باشد. هر دو اصطلاح اغلب به جای هم استفاده می شوند ولی آترواسکلروزیس به سخت شدن سرخرگها که در اثر تجمع رسوبات چربی ( پلاکها ) و سایر مواد ایجاد می گردد گفته می شود. عموماً تصور می شود که این بیماری قلب را درگیر می کند. آترواسکلروزیس و آرتریواسکلروزیس شریانها را در هر جای از بدنتان می توانند درگیر کنند. وقتی سرخرگهایی که به سمت اندامهای شما می روند درگیر می شوند، ممکن است دچار مشکلات گردش خون در بازوها و پاهایتان شوید که بیماری شریانهای محیطی نامیده می شود. وقتی شریانهای گردن درگیر می شوند می توانید دچار سکته مغری با حمله گذاری اسکیمی (TIA) شوید. آترواسکلروزیس می تواند موجب برآمدگی در جداره شریان شما شود. (آنوریسم )
متأسفانه بعضی از افراد که آترواسکروزیس یا آرتریواسکروزیس دارند هیچ علامتی نشان
نمی دهند تا زمانیکه یک یا چند شریان آنچنان سخت شود که یک اورژانس پزشکی بوجود آورند.
در مورد این بیماری چه می توانید انجام دهید ؟ مراقب علائم اخطار دهنده باشید و عوامل خطر سازی که شیوه زندگی سالم را به خطر می اندازند را از بین ببرید.
· علائم و نشانه ها
علائم و نشانه ها معمولاً بتدریج ظاهر می شوند. در ابتدا، علائم ممکن است تنها پس از یک فعالیت شدید ایجاد شوند. زمانیکه شریانهای شما نمی توانند اکسیژن و مواد غذایی کافی به عضلاتتان برسانند. اما همچنان که تنگ شدن عروق پیشرفت می کند با فعالیت کمتری مشکل ایجاد می شود.
آرتریواسکلروزیس و آترواسکلروزیس می توانند در هر سرخرگی در بدنتان روی دهند، اما بیماری بیشتر سرخرگهای قلب ،مغز، کلیه ها، آئورت شکمی و پاها را درگیر می کند.
علائم ونشانه های اختصاصی به نوع شریانهایی که مسدود شده اند بستگی دارد:
– قلب : انسداد شریانهای قلب(شریانهای کروناری)علائم حمله قبلی را ظاهر می کند مثل درد قفسه صدری .
– گردن : انسداد شریانهای کاروتید در گردن شما علائم سکته مغزی مثل گزگز و مورمور شدن ناگهانی ، ضعف یا سرگیجه را ایجاد می کند.
– بازوها و پاها: انسداد شریانهای بازوها و پاها موجب علائم بیماری شریانهای محیطی مثل درد پاها در هنگام ورزش می شود.
سخت شدن سرخرگها همچنین می تواند در مردان اختلال نعوذ ایجاد کند.
معمولاً تا زمانیکه یک یا چند سرخرگ شما به اندازه ای تنگ نشده اند که شدیداً جریان خون را کاهش دهند ( ایسکمی ) یا لخته خون ایجاد کنند که می تواند رگ را کاملاً مسدود کند هیچ علامت و نشانه ای دیده نمی شود. بعضی افراد تا زمانیکه لخته خونی رگ تنگ شده ای را مسدود نکند و حمله قلبی یا سکته مغزی ایجاد نکند و یا با پارگی یک آنوریسم، خونریزی داخلی ایجاد نشود هیچ علامتی ندارند.
· علل
در آرتریواسکروزیس ، دیوارهای شریانها سخت و ضخیم می شوند و در جریان خون تداخل ایجاد می کنند. این وضعیت در اثر پروسه افزایش سن یا آترواسکروزیس ایجاد می شود.
آترواسکروزیس بیماری پیچیده و آرامی است که به طور تیپیک در اوائل زندگی ایجاد شده و گسترش می یابد. پزشکان علت اصلی آن را نمی دانند ولی می تواند در اثر آسیب به داخلی ترین لایه شریانها که اندوتلیوم نامیده می شود ایجاد گردد. علل آسیب به اندوتلیوم عبارتند از :
– افزایش کلسترول خون ( کلسترول بد )
– فشار خون بالا
– ویروس
– واکنش آلرژیک
– یک ماده تحریک کننده مثل نیکوتین یا مواد مخدر یا هوموسیستئن زیادی
( آمینواسیدی است که در خون یافت می شود. )
– بعضی بیماریها مثل دیابت
علت هرچه باشد، هرگاه که لایه داخلی شریان آسیب دید نوعی از سلولهای خونی که پلاکت نامیده می شوند در محل آسیب تجمع یافته و سعی می کنند تا شریان را ترمیم نمایند. احتمالاً ، رسوبات چربی که از کلسترول ساخته شده اند و سایر مواد حاصله سلولی تجمع یافته و سختی را ایجاد کرده و فضای سرخرگ را تنگ می کنند. ارگانها و بافتهایی که توسط این رگ تنگ شده خون رسانی می شوند، خون کافی دریافت نمی کنند. بدن شما ممکن است با افزایش فشار خون برای برقراری جریان خون کافی به این کمبود خون رسانی پاسخ دهد. افزایش فشار خون باعث آسیب بیشتر به عروق شده و اطراف پلاک تشکیل شده، التهاب ایجاد می کند.
احتمالاً قطعاتی از رسوبات چربی پاره شده و وارد گردش خون می شوند. این وضعیت موجب تولید لخته خون شده و به ارگانها آسیب می رساند، همانند آنچه در حمله قلبی روی می دهد، لخته خون همچنین می تواند به سایر نقاط بدن شما رفته جریان خون را به ارگان مهمی به طور کامل یا نسبی قطع نماید.
· عوامل خطر ساز
سخت شدن سرخرگها به مرور زمان روی می دهد لذا احتمال خطر ایجاد آن با افزایش سن شما بیشتر می شود. این وضعیت از میان سالی به بالا شایعتر است .
احتمال خطر ایجاد بیماری با شرایط زیر نیز افزایش می یابد:
– فشار خون بالا
– سطح بالای هوموسیستئین در خون شما
– دیابت
– بیماری مزمن کلیوی
– چاقی
– سیگار کشیدن
– اشکال در کنترل شرایط استرس زا
– سابقه خانوادگی بیماری قلبی زودرس
· چه موقع لازم است بدنبال مداخلات پزشکی باشیم !
هیچگاه علائم زودرس جریان خون ناکافی را نادیده نگیرید مثل درد پاها و گز گز و مور مورشدن. این علائم نشاندهنده افزایش احتمال خطر حمله قلبی یا سکته مغزی می باشند.
در حقیقت هرگاه شما مقدار قابل توجهی آرتریواسکلروزیس یا آترواسکلروزیس در قسمتی از بدنتان دارید احتمال اینکه در سایر نقاط نیز درجاتی از بیماری را داشته باشید زیاد است. اگر گردش خون شریان ضعیفی در پاهایتان دارید شما بیشتر مستعد آنژین یا حمله قلبی می باشید زیرا شریانهای کروناری هم به همان میزان تنگ شده اند. اگر مشکوک به داشتن آترواسکلروزیس یا آرتریواسکلرزیس هستید یا عوامل خطر ساز این بیماری را دارید با پزشکتان صحبت کنید. تشخیص و درمان زود هنگام می تواند جلوی پیشرفت بیماری را گرفته و ما نع ایجاد یک اورژانس پزشکی بزرگ شود.
· غربالگری و تشخیص
پزشکتان ممکن است علائم شریانهای تنگ یا سخت را در هنگام معاینه شما بیاید. این علائم عبارتند از :
– عدم وجود یا نبض ضعیف پس از محل تنگی شریان
– صداهای بروئی روی شریانها که پزشک بوسیله گوشی می شنود.( صدائی خاص که توسط گوشی پزشکی قابل شنیدن است )
– شواهدی بر عدم ترمیم زخم در نواحیی که خون رسانی محدود شده است .
– کاهش فشار خون در اندام درگیر
– علائم برآمدگی نبض دار در شکم یا پشت زانو ( ناحیه برجسته شده و حالت ضرباندار دارد)
پزشکتان ممکن است یک یا چند آزمایش زیر را برای تشخیص بیماری یا علائم آن
پیشنهاد کند:
– تستهای خونی – تست خونی برای اندازه گیری سطح کلسترول، هوموسیستئین یا
قند خون ( گلوکز ) که عامل خطر ساز این بیماری هستند، بررسی می شود.
– ایندکس قوزک – بازو (ABI ) – با استفاده از یک دستگاه فشارسنج معمولی و یک دستگاه سونوگرافی که برای بررسی جریان خون استفاده می شود ( سونوگرافی داپلر ) ، پزشک شما فشار خون را در قوزک شما و بازویتان اندازه گیری می کند. تفاوت غیرطبیعی بین فشار خون قوزک و بازو نشاندهنده بیماری عروق محیطی است که معمولاً بعلت آترواسکلروزیس ایجاد می شود
– نوار قلب ( ECG ) – نوار قلب یک وسیله تشخیصی است که الکترودهایی به پوست شما متصل شده و ایمپالسهای الکتریکی قلبتان را اندازه گیری می کند. نوار قلب همچنین حمله قلبی گذشته را در بعضی افراد نشان می دهد. پزشکتان ممکن است نوار قلب در هنگام تست ورزش یا پس از آن انجام دهد.
– عکسبرداری – عکس قفسه سینه بوسیله اشعه X، اکوکاردیوگرافی ، سی تی اسکن و MRI روشهای غیرتهاجمی برای نشان دادن شریانهای شماست که تنگی و میزان انسداد در آنها مشخص می شود. این تستها اغلب سختی و تنگی شریانهای بزرگ را به خوبی آنوریسم و رسوبات کلسیم در دیواره سرخرگها نشان می دهند.
– سونوگرافی داپلر – پزشکتان ممکن است با سونوگرافی داپلر، سرخرگها بدنتان را دیده و فشار خون در نقاط مختلف پا و باز و را اندازه گیری کند. این روش کمک می کند تا میزان انسداد و سرعت جریان خون ، در شریانهای شما اندازه گیری شود.
· عوارض
وقتی سرخرگهای شما تنگ می شوند، بافتی که توسط شریان تنگ شده خون رسانی
می شود، خون کافی دریافت نمی کند. بویژه در هنگام فعالیت تقاضا زیادتر است. این وضعیت موجب آسیب به ارگانهای شما شده و موجب حمله قلبی، سکته مغزِی یا سایر بیماریهای شریانی جدی می شود.
آنوریسم عارضه جدی دیگری است. آنها می توانند درد قسمت پائین کمر یا زانو ایجاد شوند و آنوریسمهای بزرگتر می توانند پاره شوند و خون ریزی داخلی کشنده ای ایجاد کنند . این وضعیت یک واقعه ناگهانی و خطرناک است ولی می تواند بصورت نشت تدریجی از آن نیز باشد. آنوریسمهای آئورت همچنین می توانند لخته های کوچک خونی را در خود جای دهند که قادر به جدا شدن و گردش در جریان مسیر خون هستند و بالاخره شریان را در نقطه ای مسدود می کنند و به این وضعیت آمبولی گفته می شود.
گردش خون ضعیف شریانی همچنین می تواند احساس گرما یا سرما را از بین ببرد و شما را نسبت به آسیب های ناشی از سوختن یا یخ زدن مستعد سازد. در موارد نادر، گردش خون ضعیف به اندامهای شما می تواند موجب مرگ بافتی ( گانگرن ) شود و ممکن است قطع عضو لازم گردد.
· درمان
تغییرات شیوه زندگی، سلامت سرخرگهای شما را بهبود می بخشد. پزشکان همچنین انواع مختلف داروها را برای کاهش اثر آترواسکلروزیس یا آرتریواسکلروزیس استفاده می کنند.
داروهای پائین آورنده کلسترول – اگر شدیداً مقدارLDL ( چربی بد) را در خون خود کم کنید ساخته شدن پلاکها را متوقف می کنید. پزشکتان از میان چندین نوع داروی پائین آورنده کلسترول که شامل داروهایی که به استاتتن ها و فیبراتها معروفند می باشد، داروی مناسب را برای شما انتخاب می کند.
داروهای ضد پلاکتی – پزشک شما ممکن است داروهای ضد پلاکتی مثل آسپرین را برای کاهش احتمال تجمع پلاکتها در محل آترواسکلروزیس ، تجویز نماید.
ضد انعقادها – در بعضی موارد، طبیب شما ممکن است ضد انعقاد تجویز کند مثل هپارین یا وارفارین تا خون شما رقیق شده و جلوی تشکیل لخته در سرخرگها و مسدود شدن جریان خون گرفته شود.
گشاد کننده های عروق خونی – گشاد کننده های عروق خونی مثل پروستاگلندین ها، از سفت شدن عضلات دیواره عروق جلوگیری کرده و تنگ شدن سرخرگها را متوقف می کنند. اما این دسته دارویی قوی بوده و عموماً وقتی سایر داروها مؤثر نبوده تجویز می شوند.
سایر داروها- پزشک شما ممکن است داروهای خاصی را برای کنترل عوامل خطر ساز مثل دیابت ، فشار خون بالا و سطح بالای هوموسبستئین پیشنهاد کند . همچنین ممکن است داروهای ویژه ای برای علائمی چون لنگش متناوب پیشنهاد شود.
اگر شما علائم شدیدی دارید، تنگی شدیدی که حیات بافت پوستی یا عضلانی را تهدید
می کند یا دچار اختلال عملکرد یکی از ارگانهای خود شده اید، کاندید یکی از اعمال جراحی زیر خواهید شد:
– آنژیوپلاستی : در این پروسه طبیب شما لوله باریک و بلندی ( کاتتر ) را به قسمت تنگ شده یا مسدود سرخرگ شما وارد می کند. یک سیم به همراه بالون از طریق این کاتتر به ناحیه تنگ شده فرستاده می شود. سپس بالون باد می شود و پلاک را به دیواره شریان فشرده می کند . ممکن است یک لوله تور مانند ( استنت ) نیز در شریان جای گذاری شود تا آن را باز نگه دارد.
– آمبولکتومی : همچنین ممکن است به کمک یک کاتتر لخته های خون را خارج کننده که آمبولکتومی نامیده می شود.
– اندآرترکتومی : در بعضی موارد ضروری است که از طریق جراحی پلاکها را از دیواره شریان تنگ شده جدا کنیم. در این روش ، جراح با یک برش شریان را باز می کند سپس پلاکها را برمی دارد و شریان را می بندد.
– جراحی عروق : پزشکتان ممکن است با استفاده ار رگی در نقطه دیگری از بدن با یک لوله ای که بصورت مصنوعی ساخته شده یک پیوند جایگزین بسازد. این پیوند اجازه می دهد تا جریان خون، شریان مسدود یا تنگ شده را دور بزند. از این روش بیشتر برای بهبودی جریان خون پاها استفاده می شود ولی در ترمیم یک آنوریسم آئورت بزرگ که نشت می کند نیز کاربرد دارد.
– درمان لیز کننده ترومبوزها – اگر شما سرخرگی دارید که بوسیله لخته خونی مسدود شده است پزشک ممکن است داروی حل کننده لخته را به درون شریان و در محل وجود ترومبوز وارد کرده و آن را از بین ببرد.
بعضی از مداخلات به آنژیو گرافی نیازمند است . روشی که در آن کاتتر کوچکی به درون سرخرگها وارد شده و پر از رنگ می شود و به پزشک اجازه می دهد تا به کمک اشعه X محل تنگی را ببیند. اگر بیماری، شریانهای قلب شما را درگیر کند ممکن است جراحی باز قلب به شما پیشنهاد شود. این جراحی جریان خون را به سوی قلب شما بهبود بخشیده و درد قفسه سینه را بر طرف
می کند. اگر این بیماری سرخرگهای گردن را درگیر کند جراحی شریان کاروتید پیشنهاد می شود تا پلاکها برداشته شده و جریان خون به مغز بهبود یابد.
اختلالات ضربان قلب
آريتمي به هرگونه اختلال در ضربان قلب اطلاق ميشود، که ميتواند نامنظم، بسيار تند و يا بسيار کند باشد.
انواع مختلف آريتمي ها کدامند ؟
خيلي کند – برادي کاردي
برادي کاردي به معني کندي ضربان قلب است. قلبي که در تمام اوقات خيلي کند ميزند ميتواند منجر به خستگي و سرگيجه شخص شود زيرا با کند شدن ضربان قلب، خون کافي به ارگانهاي مختلف بدن نميرسد. يک ضربان ساز (پيس ميکر) ميتواند ضربان قلب را در اين شخص به حالت طبيعي برگرداند.
خيلي تند – تاکي کاردي
تاکي کاردي به معناي تندي ضربان قلب است. اگر قلب با ضربان بسيار تند بطپد حفرات فرصت پرشدن را پيدا نميکنند و بنابراين قلب قادر به پمپ کردن خون کافي و در نتيجه اکسيژن به ارگانهاي بدن نخواهد بود که در نهايت منجر به سرگيجه، سنکوپ و حتي ايست قلب ميشود. بعضي تاکيکاردي ها در حفرات فوقاني و بعضي در بطنها روي ميدهند.
چه چيز منجر به آريتمي ها ميشود؟
بسياري از شرايط و مواد ريتم قلب را تحت تاثير قرار ميدهند. بيماريهايي مانند ديابت، فشارخون بالا، بيماريهاي قلبي، بيماريهاي ريوي و پرکاري تيروئيد ميتوانند منجر به آريتمي شوند. بعضي از داروها و سيگار نيز ميتوانند منجر به آريتمي شوند. پي بردن به علت آريتمي بسيار اهميت دارد زيرا نوع درمان وابسته به علت ميباشد. بنابراين پزشک شما براي پي بردن به علت آريتمي شما ممکن است آزمايشهايي را درخواست نمايد.
بیشتر بدانیم:
با دیدن این علائم در قلب ورزش را متوقف کنید
دستگاه قلبی عروقی را بیشتر بشناسید